Hoe het brein reageert op gebruik psychofarmaca
Om een weloverwogen besluit te nemen over het al dan niet starten met psychiatrische medicijnen, is het nuttig om de werking ervan op de hersenen te kennen en te begrijpen hoe het brein reageert op het gebruik van psychofarmaca.
Onderzoek samengesteld door: Robert Whitaker
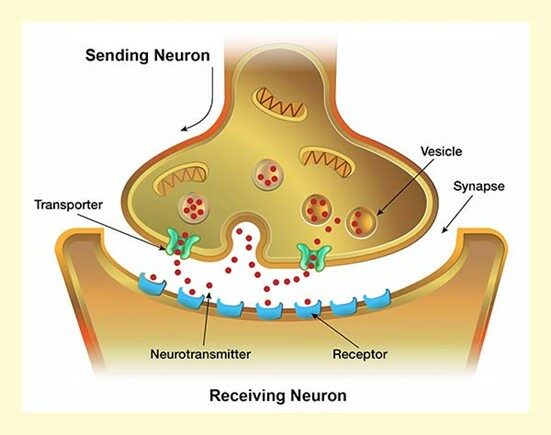
Hoe hersenneuronen communiceren
Er zijn naar schatting 100 miljard neuronen (zenuwcellen) in de hersenen. Boodschappen worden langs neuronale paden in de hersenen doorgegeven via moleculen, de zogenaamde neurotransmitters. Zij werken als “chemische boodschappers”.
Het eerste (zendende) neuron laat een neurotransmitter los in de kleine ruimte (synaptische spleet) tussen neuronen. De neurotransmitter bindt zich vervolgens aan receptoren op het tweede neuron. De neurotransmitter past zogezegd in de receptor als een “sleutel in een slot”. Enkel de sleutel die past (juiste neurotransmitter) opent die deur tot actie.
Deze bindende werking bepaalt of het tweede (ontvangende) neuron gaat vuren of dat vuren wordt geremd. Een prikkelende reactie geeft de boodschap door via de neuronale baan. Een remmende reactie tempert de neuronale activiteit. Om de boodschap te beëindigen wordt de chemische boodschapper dan terug in het eerste neuron “getransporteerd” en opgeslagen voor later hergebruik.
(Aanvulling MitN: Link naar Nederlandstalige toegankelijke uitleg over de werking van zenuwcellen en neurotransmitters)
De hypothese van chemische onbalans
In de jaren zestig ontdekten onderzoekers hoe antipsychotica en antidepressiva dit berichtgevingsproces beïnvloeden. Hun ontdekkingen leidden tot een hypothese dat psychische stoornissen te wijten zijn aan chemische onevenwichtigheden in de hersenen, die dan “verholpen” worden, of weer terug normaal worden gemaakt, door psychiatrische medicijnen. Zo bleken bijvoorbeeld antidepressiva de hoeveelheid van de neurotransmitter serotonine in de hersenen te verhogen. Zo stelden de onderzoekers de hypothese op dat depressie te wijten was aan te weinig serotonine. Antipsychotica bleken dopaminebanen in de hersenen te blokkeren, en dus veronderstelden onderzoekers dat schizofrenie te wijten was aan te veel dopamine.
Om deze hypothesen te testen, voerden onderzoekers studies uit om na te gaan of mensen met depressie te weinig serotonine in hun hersenen hadden en of mensen met schizofrenie in de regel te veel dopamine-activiteit hadden. Tientallen jaren van onderzoek leverden niet het bevestigende bewijs op.
In 2005 vatte Kenneth Kendler, hoofdredacteur van Psychological Medicine deze onderzoeksbevindingen op deze bondige manier samen: «We hebben gejaagd op grote eenvoudige neurochemische verklaringen voor psychiatrische stoornissen en ze niet gevonden».
Werking psychiatrische medicatie begrijpen
In een artikel uit 1996 gaf Stephen Hyman, toenmalig directeur van het National Institute of Mental Health (NIMH), een goede beschrijving van hoe psychiatrische medicijnen eigenlijk “werken”. Psychiatrische medicijnen zijn feitelijk middelen die afwijkingen in de hersenfunctie creëren.
Psychotrope middelen verstoren allemaal de normale neurotransmitteractiviteit in de hersenen, merkte Hyman op. De hersenen hebben echter verschillende terugkoppelingsmechanismen om de neurotransmitteractiviteit te controleren. Als reactie op de verstoring van de normale werking door de psychofarmaca, gaan de hersenen over op een serie “compenserende aanpassingen”. Ze zullen proberen hun normale werking te herstellen.
Als een middel bijvoorbeeld het serotoninegehalte verhoogt, verminderen de hersenen hun eigen activiteit op serotonerge banen (reactie op serotonine). Blokkeert een geneesmiddel dopaminereceptoren, dan verhogen de hersenen hun dopaminerge activiteit. Aan het eind van dit compensatieproces, schreef Hyman, functioneren de hersenen nu op een manier die “zowel kwalitatief als kwantitatief verschilt van de normale toestand”.
De essentie is: Alle psychiatrische middelen verstoren de normale werking van neurotransmitters hetgeen leidt tot compenserende veranderingen die de hersenen op een abnormale manier laten functioneren.
Antipsychotica
De eerste-generatie antipsychotica (FGA’s) blokkeren dopaminereceptoren en dwarsbomen zo de normale transmissie van boodschappen over dopaminerge banen. Dit beïnvloedt in hoofdzaak drie gebieden van de hersenen: de frontale kwabben, het limbisch systeem en de basale ganglia. Als reactie hierop vergroten de hersenen de dichtheid van hun dopaminereceptoren. Je kunt stellen dat ze nu “overgevoelig” of “supersensitief” voor dopamine zijn.


De tweede-generatie antipsychotica (SGA’s), die als “atypische antipsychotica” op de markt werden gebracht, zijn allen breed werkende middelen. Behalve dat ze dopaminereceptoren blokkeren, kunnen ze ook binden met receptoren voor serotonine, histamine, adrenaline en muscarine. Voor het grootste deel dwarsbomen de tweede-generatie antipsychotica de doorgang van boodschappen langs deze verschillende neuronale routes, waardoor een lawine van compenserende aanpassingen in de hersenen op gang komt. Omdat deze middelen zo breed werkzaam zijn, is er weinig inzicht in alle compenserende veranderingen die ze veroorzaken. (Toevoeging MitN: Ze kunnen dus ook brede bijwerkingen vertonen die per persoon sterk kunnen verschillen).
Antidepressiva
Selectieve serotonine heropname remmers (SSRI’s) werken door de normale heropname van serotonine uit de synaptische spleet te blokkeren. Daardoor blijft deze neurotransmitter langer in die ruimte dan normaal. Zodoende wordt aangenomen dat het de serotonerge activiteit verhoogt.
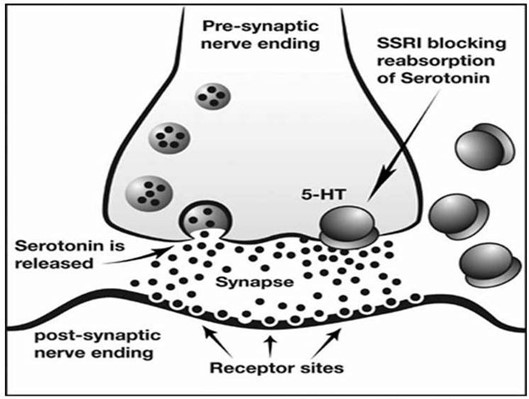
Serotonine is een heel gewone neurotransmitter. Als reactie op deze “verstoring” verminderen de hersenen hun eigen serotonerge activiteit. Hersenneuronen beginnen minder serotonine af te geven en, binnen korte tijd, neemt de hele voorraad serotonine in de voorhersenen af. Bovendien verminderen de neuronen de dichtheid van hun hersenreceptoren voor serotonine. Chronische behandeling met een SSRI kan leiden tot een vermindering van 50% van de serotonine receptoren in de hersenen. Op dat moment zijn de hersenen “ongevoelig” of “gedesensitiseerd” geworden voor serotonine.
Selectieve serotonine en noradrenaline heropname remmers (SNRI’s) antidepressiva, blokkeren de normale heropname van zowel serotonine als noradrenaline. Als zodanig is het te verwachten dat de hersenen, vanwege hun compensatiemechanismen, voor deze beide neurotransmitters ongevoelig zullen worden.
Psychostimulantia
Methylfenidaat (Ritalin) en andere psychostimulantia die voor ADHD worden voorgeschreven verhogen het dopaminegehalte in de hersenen. Ze doen dat ofwel door de afgifte van dopamine uit de neuronen te verhogen, ofwel door de normale heropname van dopamine uit de synaptische spleet te blokkeren. Cocaïne verhoogt het dopamineniveau ook op deze laatste manier.
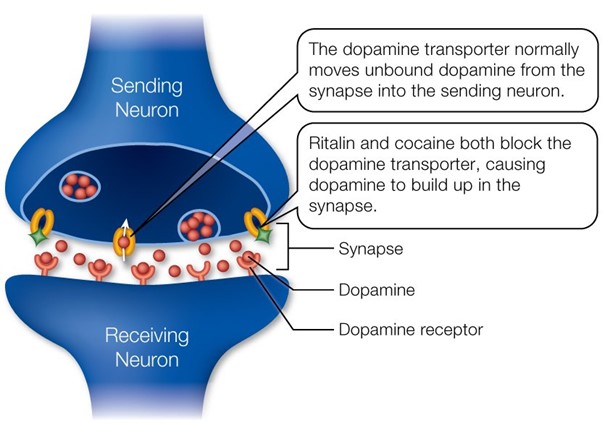
Dopamine is een belangrijke “neurotransmitter” in de hersenen, en als compensatiereactie op zo’n behandeling verminderen de hersenen hun eigen dopaminerge functies. Hersenneuronen kunnen minder dopamine beginnen af te geven en de dichtheid van hun hersenreceptoren voor dopamine verminderen; er zijn aanwijzingen dat ook het aantal dopaminerge neuronen kan afnemen.
Benzodiazepinen
Benzodiazepinen beïnvloeden een neurotransmitter die bekend staat als GABA (gamma-amminoboterzuur). In tegenstelling tot dopamine en serotonine, die een “opwindende” boodschap doorgeven die het post-synaptische neuron vertelt te vuren, remt GABA de neuronale activiteit. Het post-synaptische neuron vuurt ofwel langzamer, of stopt met vuren voor een bepaalde tijd. GABA werkt in wezen als een “rem” op de neuronale activiteit in de hersenen. Een benzodiazepine bindt zich aan de GABA receptor op het neuron en versterkt zo de remmende werking van GABA. Het drukt als het ware op de GABA rem, en als gevolg daarvan onderdrukt een benzodiazepine de activiteit van het centrale zenuwstelsel. Als reactie op een benzodiazepine verminderen de hersenen hun productie van GABA en vermindert de dichtheid van hun GABA receptoren. Het gevolg is dat het “remsysteem” van de hersenen zich nu in een verzwakte toestand bevindt.
Stemmingsstabilisatoren
Er zijn verschillende klassen van geneesmiddelen die als stemmingsstabilisatoren gebruikt worden. Lithium is het lichtste metaal van de natuur (in tegenstelling tot een gesynthetiseerd geneesmiddel). Het heeft een hersenverlammende werking, alhoewel het exacte werkingsmechanisme nog onbekend is. Anti-epileptica die als stemmingsstabilisatoren worden gebruikt, kunnen de hersenactiviteit veranderen door ionenkanalen in de celmembranen te beïnvloeden. Deze middelen kunnen ook de effecten van GABA versterken, ongeveer zoals een benzodiazepine. Atypische antipsychotica die als stemmingsstabilisatoren worden gebruikt blokkeren de dopaminebanen in de hersenen en beperken zo de activiteit in de frontale kwabben, het limbisch systeem, en de basale ganglia.
***Origineel artikel gepubliceerd op Mad in America. Vertaald door MitN***

